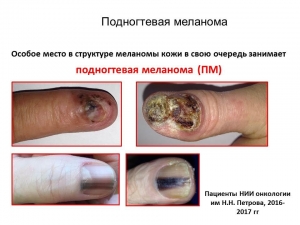
Лечение больных подногтевой меланомой
Хирургическое лечение имеет решающее значение для больных ПМ. Традиционно с 1886 года радикальной операцией для ПМ является ампутация или экзартикуляция пораженных пальцев, а при распространении опухоли на кожу ладоней и подошв ампутация на уровне плюсневых и пястных костей, при поражении межпальцевых промежутков проводятся плоскостные резекции стопы или кисти. Однако это приводит не только к серьезным нарушением функции конечности и косметическому дефекту, но и не обеспечивает стойкое излечение. В 1992-1994 годах два исследования показали, что отдаленные результаты лечения пациентов при выполнении экзартикуляции на уровне пястно-, плюсно-фаланговых суставов с закрытием дефекта свободным кожным лоскутом с одной стороны или плоскостных резекций с другой не различаются друг от друга . В своей работе P.K. Finley и соавт. отразили аналогичные результаты выживаемости пациентов при таком же характере операций при ПМ. В исследовании, проведенном в Германии, M. Moehrle и соавт. отразили результаты «функциональных» операций при ПМ, заключающихся в иссечении опухоли с отступом 10 мм и частичной резекцией дистальной фаланги. Они пришли к выводам, что ампутация на уровне средней трети дистальной фаланги, не приводит к снижению показателей общей выживаемости и повышению частоты рецидивирования. Однако, работа T. Cohen и соавт. показали, что подобные операции имеют высокую вероятность развития местного рецидива, и впоследствии пациент может нуждаться в ампутации на более высоком уровне. Известно, что при экономном иссечения меланомы, значительно возрастает риск развития местного рецидива. Исследователи, которые при хирургическом лечении использовали микрографическую технику Mohs, позволяющую точно определить минимальные границы резекции путем полного интраоперационного гистологического исследования краев резецируемого фрагмента получали лучший косметический эффект, путем уменьшения количества резекции ткани, но высокий процент развития местного рецидива. Однако, Z. Matrai и соавт. опубликовали результаты, которые показали, что использование для срочного гистологического исследования конфокальной флуоресцентной микроскопии, спектроскопии и современных иммуногистохимических технологий дает возможность использовать технику Mohs при иссечении ПМ. В процессе операции по Mohs опухоль удаляется поочередно, делая тончайшие (не более пяти микрон) горизонтальные срезы, причем каждый слой среза тотчас же подвергается гистологическому анализу. Срезы ткани осуществляют механическим скальпелем, направленным по отношению к плоскости кожи под углом 45ᵒ, используя при этом технику хирургической эксцизии. Удаление опухоли производится до тех пор, пока не будет отсутствия опухолевых клеток в краях резекции. В 2013 г. J.T. Nguyen и соавт. в журнале Annals of Plastic Surgery опубликовали результаты лечения подногтевой меланомы в клинике Мейо (Mayo Clinic), согласно которым иссечение опухоли с использованием техники по Mohs и свободной кожной пластики не приводит к ухудшению результатов лечения по сравнению с ампутацией фаланги. Y. Veronesi и соавт. в своем исследовании выявили, что показатели общей выживаемости и безрецидивного периода пациентов с ПМ, не зависят от отступа в 1 см при иссечении опухоли при предполагаемой глубине инвазии опухоли по Бреслоу менее 1 мм. По данным C.M. Balch и соавт. при глубине поражения от 1 до 4 мм, при иссечении опухоли достаточен отступ от опухоли в 2 см. J.M. Thomas и соавт. отразили в своих работах высокий риск местного рецидива при отступе 1 см по сравнению с 3 см, поэтому ими предложен отступ 3 см для поражения 2 мм и более в глубину.
Регионарное метастазирование по данным O’Leary и соавт. первичной опухоли у больных ПМ в лимфатические узлы имеет место в 30 % случаев. В большинстве европейских странах биопсия сторожевого лимфатического узла является стандартной процедурой для выявления скрытых метастазов в регионарных лимфатических узлах. Однако роль биопсии сторожевого узла и селективной лимфодиссекции остается спорной. J.A. O’Leary и соавт. не показали значительного увеличения результатов 5-летней выживаемости пациентов ПМ с промежуточной толщиной опухоли (0.76-4.0 мм) при выборочной профилактической лимфаденэктомии. При поражении сторожевого лимфатического узла немедленная лимфаденэктомия улучшает показатели безрецидивной выживаемости.
Анализ наблюдений различных исследователей позволяет заключить, что для ПМ характерен достаточно высокий потенциал местного рецидивирования после хирургического удаления, что значительно ухудшает прогноз заболевания. Как следует из вышеизложенного по вопросам оперативного лечения ПМ кожи, имеют место значительные разногласия, начиная от обоснования щадящих «функциональных» хирургических вмешательств, до объемных, калечащих операций. Очевидно, при современном состоянии проблемы трудно ожидать абсолютной эффективности от использования только одного хирургического метода лечения. Возможно, что комплексное воздействие на опухоль оказалось бы более действенным. Однако данных по использованию комбинированного и комплексного методов лечения применительно к ПМ в доступной нам литературе не выявлено.